Niechciane myśli i przekonanie o brzydocie. Czym są natręctwa u dzieci?
O tym, że dzieci są wyjątkowo wrażliwe i podatne na różnego rodzaju bodźce ze strony środowiska, chyba nie trzeba nikogo przekonywać. Młodzi ludzie coraz częściej padają ofiarą zaburzeń psychicznych. Mogą one przybierać, postać natręctw, objawiających się jako niechciane myśli lub przymusowe czynności. Problemów tego typu pod żadnym pozorem nie można zamiatać pod dywan, ponieważ mogą wpłynąć na całe dalsze życie, rozwijającego się dopiero człowieka. Chcesz zwiększyć czujność, by w porę zareagować? Przeczytaj o natręctwach u dzieci.
Zaburzenie obsesyjno-kompulsyjne (obsessive-compulsive disorder - OCD), charakteryzują się występowaniem natrętnych myśli, czyli obsesji lub przymusem wykonywania pewnych czynności (kompulsji). Nerwica natręctw, bo tak brzmi alternatywna nazwa OCD, dotyczy od 0,35 do 4 proc. dzieci i młodzieży, przy czym pierwszy epizod choroby występuje zazwyczaj w 7 lub 8 roku życia. Kolejny szczyt zachorowań obserwowany jest w okresie dojrzewania, częściej u chłopców.
Naukowcy wskazują na kilka możliwych przyczyn zaburzeń obsesyjno-kompulsywnych. Wśród nich wymieniają zwłaszcza genetykę. Dowodem na słuszność tej teorii są dane mówiące o tym, że zgodność w zakresie występowania objawów OCD wśród bliźniąt monozygotycznych wynosi nawet 87 proc. Istotną rolę w patogenezie tej jednostki przypisuje się także zmianom neuroanatomicznym i odpowiedzi odpornościowej po zakażeniu paciorkowcami.
Dzieci z OCD powoli wykonują rutynowe czynności, mają problemy zarówno z rozpoczęciem jak i ukończeniem określonych zadań w dodatku dręczone są przez natrętne myśli - np. czują obowiązek nieustannego modlenia się lub liczenia, obsesyjnie pilnują porządku i symetrii, obawiają się brudu, wielokrotnie sprawdzają położenie przedmiotów lub muszą ich dotykać, cechuje je także zbieractwo, obawy przed zrobieniem komuś krzywdy, swoiste rytuały (np. kilkukrotne mycie rąk przed przystąpieniem do posiłku).
Mali pacjenci zazwyczaj ukrywają swoje dolegliwości przed obcymi, aczkolwiek próbują wciągnąć w swoje praktyki osoby z najbliższego otoczenia. Za najbardziej skuteczną metodę leczenia zaburzenia obsesyjno-kompulsyjnego uważa się połączenie leczenia farmakologicznego i terapii behawioralnej.
Dysmorfofobia to nielogiczne przekonanie o tym, że ciało jest nieproporcjonalnie zbudowane. Chociaż pacjenci w rzeczywistości wyglądają normalnie, nie są w stanie tego przyznać. Zaburzenie dotyczy od 2 do 3 proc. populacji ogólnej - najczęściej rozpoczyna się pomiędzy 12 a 13 r.ż. Dysmorfofobia częściej obserwowana jest u osób z OCD, w jej rozwoju znaczenie mają także: czynniki genetyczne, zaniżona samoocena, zaniedbania we wczesnym dzieciństwie i promowany przez media, nierealny wzorzec piękna.
Dzieci cierpiące na dysmorfofobię, porównują się z innymi, ćwiczą ponad siły lub stosują głodówki, żeby osiągnąć perfekcyjną sylwetkę, spędzają długie godziny na przeglądaniu się w lustrze i dążą do zakrycia domniemanych wad makijażem lub ubiorem. Wyjątkowo niebezpieczne są sytuacje, w których młody człowiek uważa, że musi poddać się operacji plastycznej, izolują się lub chcą na własną rękę pozbyć się "niedoskonałości". Tacy pacjenci stanowią grupę podwyższonego ryzyka samobójstwa.
Poza terapią i farmakologią bardzo ważne jest, by opiekunowie poświęcali dziecku uwagę. Rodzice powinni tłumaczyć, że wizerunki kreowane w internecie i telewizji nie mają wiele wspólnego z rzeczywistością i nie powinny być brane za ideał.
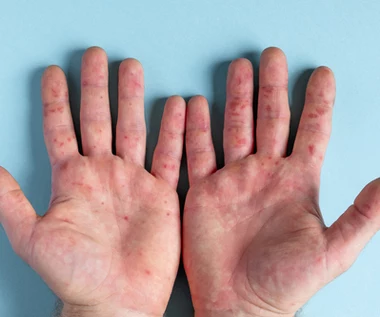
Dermatillomania to patologiczne skubanie skóry. Łagodne formy zaburzenia nieuszkadzające tkanek i niewpływające na funkcjonowanie w społeczeństwie dotyczą nawet od 6,6 do 17,6 proc. populacji. Natomiast te bardziej nasilone ok. 0,2 proc. W etiologii tego zaburzenia bardzo duże znaczenia ma genetyka i współwystępowanie OCD.
Okolicami najczęściej skubanymi lub drapanymi są: twarz ramiona, oraz ręce. Pacjenci wykorzystują własne dłonie lub przedmioty (szpilki, pęsety), co może być przyczyną otarć i nacięć. Niektórzy zgniatają i połykają zmiany skórne, co jest formą emocjonalnego rozładowania napięcia. Zakażenia, uszkodzenia i blizny, powstałe w wyniku skubania upośledzają codzienne funkcjonowanie, obniżają nastrój i generują lęk.
W leczeniu dermatillomanii wykorzystuje się przede wszystkim techniki behawioralne, nakierowane na odwracanie nawyku, a w razie zakażenia również antybiotyki miejscowe lub ogólnoustrojowe.
Zaburzenie polega na niekontrolowanym i nagminnym przymusie wyrywania sobie włosów i może dotyczyć właściwie każdej okolicy ciała. W większości przypadków rozpoczyna się przed okresem dojrzewania, a szczyt zachorowań obserwuje się pomiędzy 4 a 17 r.ż. Trichotillomania jest zdecydowanie częstsza u dzieci z OCD i tych, w których rodzinie występowały podobne objawy.
Do najczęstszych miejsc, z których chory wyrywa sobie włosy, należą: owłosiona skóra głowy, rzęsy i brwi. Niektórzy pacjenci są zupełnie nieświadomi wykonywanych czynności, inni kontrolują ją, zapewniając sobie w ten sposób ujście emocji. Wyrywanie włosów zazwyczaj nie występuje w obecności innych ludzi, chociaż czasami chorzy odczuwają przymus wyrywania włosów innych osób, zwierząt lub przedmiotów (np. lalek lub pluszaków). Nieleczone zaburzenie skutkuje powstawaniem ognisk łysienia. Szczególnie niebezpieczną sytuacją jest zjadanie przez chorych wyrwanych uprzednio włosów, ponieważ może to prowadzić do odkładania się w żołądku tworów tzw. trichobezoarów, mogących doprowadzić do: perforacji, żółtaczki, zapalenia trzustki, owrzodzenia i niedrożności przewodu pokarmowego.
Leczenie polega na psychoterapii, bardzo rzadko pacjentom podaje się środki farmakologiczne.
Źródła:
M. Jarema. Psychiatria. Wydawnictwo PZWL Warszawa, wyd. 2, 2016;
A. Bryńska, Część II. Klinika (1). Zaburzenia obsesyjno-kompulsyjne i inne z nimi związane, w: Psychiatria dzieci i młodzieży, red. M. Janas-Kozik, T. Wolańczyk, t. 1, Warszawa 2021.
K. Prochwicz, A. Starowicz, Dermatillomania. Objawy, przebieg i następstwa patologicznego skubania skóry., "Neuropsychiatria i Neuropsychologia" 2012, tom 7, nr 4.
CZYTAJ TAKŻE:
Autyzm u dzieci objawia się dyskretnie. Wypatruj tych sygnałów ostrzegawczych
Jakie sygnały mogą świadczyć o dysleksji, a jakie o dysgrafii? Na to zwróć uwagę
Sposób, w jaki piszesz, zdradza o tobie więcej, niż myślisz. Wystarczy jedno zdanie